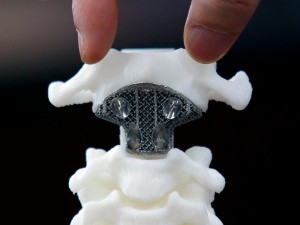
После первичного остеосинтеза костей и эндопротезирования суставов одним из осложнений является нестабильность имплантата с формированием костных дефектов. Для замещения костного дефекта применяют различные виды костнопластического материала, а также аугменты и укрепляющие конструкции из титана с пористым покрытием.
ВВЕДЕНИЕ
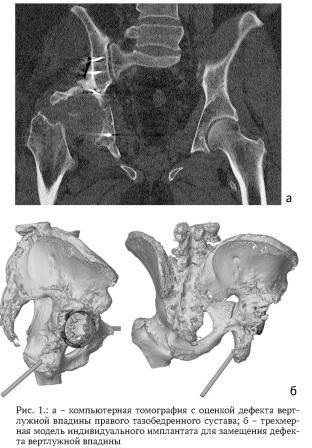
При комбинированных дефектах костей и суставов, когда нет возможности использовать имеющиеся в арсенале конструкции, имплантируют индивидуальные имплантаты [5, 6].
Персонифицированный подход к пациенту в медицине набирает все большую популярность. Трёхмерная печать (3D-печать) адаптирована к широкому спектру хирургических специальностей. По данным PubMed с 2011 г. по ноябрь 2019 г. имеется 370 публикаций о применении 3D-печати во всех хирургических областях. Отмечается экспоненциальное увеличение исследований, посвящённых хирургическому применению 3D-печати с 2014 года, с наибольшим ростом в челюстно-лицевой хирургии, сосудистой хирургии, оториноларингологии, офтальмологии, кардиохирургии, торакальной хирургии, ортопедии [7, 8, 9].
В России первая операция с применением аддитивных технологий выполнена в 2015 году [11]. Создание и внедрение аддитивных технологий возможно только при комплексном подходе совместно с привлечением специалистов IT-технологий, производства, инженерии, врачей, при достаточном финансировании как и медучреждений, так и промышленных предприятий [12].
ЦЕЛЬ: ОЦЕНИТЬ КРАТКОСРОЧНЫЕ РЕЗУЛЬТАТЫ И ПЕРСПЕКТИВЫ ИСПОЛЬЗОВАНИЯ АДДИТИВНЫХ ТЕХНОЛОГИЙ В ЗАМЕЩЕНИИ ДЕФЕКТОВ КОСТНОЙ ТКАНИ ПОСЛЕ НЕУДАЧ В ЭНДОПРОТЕЗИРОВАНИИ КРУПНЫХ СУСТАВОВ И ОСТЕОСИНТЕЗА КОСТЕЙ КОНЕЧНОСТЕЙ.
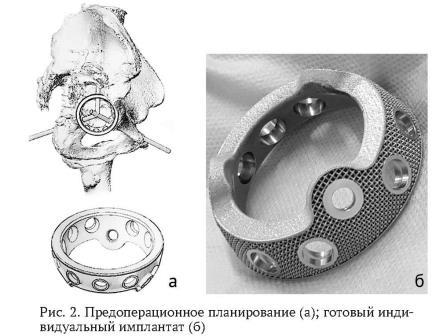
Индивидуальный имплантат. Разработка имеет ряд преимуществ, отличающих её от уже существующих: прочная и анатомичная фигура обеспечивает лёгкость крепления и фиксации; эргономичность конструкции позволяет применять её без удаления металлофиксаторов; низкая травматичность по принципу allinside; удобное выполнение костной пластики вокруг конструкции.
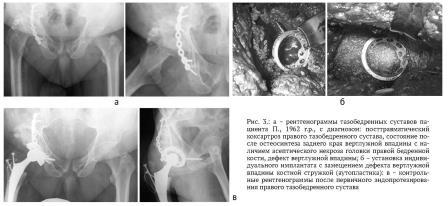
РЕЗУЛЬТАТЫ
Использование аддитивных технологий при дефектах костной ткани позволяет восполнить недостаток костной ткани и, соответственно, улучшить результаты ревизионных вмешательств (табл. 2).
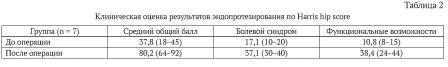
У семи пациентов средний общий показатель по шкале Харриса до операции составил 37,8 балла, после операции – 80,2 балла. Болевой синдром после операции у всех пациентов также оценивался в баллах по шкале Харриса и составил 37,1 балла. Функциональные возможности пациентов перед операцией -10,8 (8-15) балла. Функциональные возможности пациентов после операции были оценены в 38,4 балла.
Высверливание каналов под винты выполняется изнутри сустава, что снижает травматичность операции, так как нет необходимости отсепаровывания мягких тканей для крепления фланцев стандартных конструкций. Сама технология установки предусматривает минимальную возможность смещения центра ротации эндопротеза сустава, что способствует более длительному ресурсу шарнира и позволяет снизить процент послеоперационных осложнений.
Во время операции применяется костная ауто- или аллопластика дефекта, которая удобна в применении из-за конструктивных особенностей – небольшой площади и объёма индивидуального имплантата.
Рентгенологическая оценка остеоинтеграции имплантата составила 100 % с использованием критериев по Moore с соавторами [14].
ОБСУЖДЕНИЕ
Применение индивидуальных трехфланцевых конструкций имеет ряд недостатков: травматичность доступа, сложность установки, нарушение ориентации индивидуального компонента и высокая частота инфекционных осложнений [16, 17].
Отличительной особенностью предлагаемой системы является введение в предоперационное планирование цифрового анализа результатов компьютерной томографии на специально разработанном программном обеспечении для подбора типа и размера необходимого компонента, изменение конструкции ацетабулярного компонента за счет отверстий под винты с угловой стабильностью, при этом продольные оси отверстий пересекаются под взаимно равными углами в центре экваториальной плоскости эндопротеза, подобно кристаллической структуре алмаза или кремния.
Планирование и цифровое моделирование с правильно ориентированным компонентом не всегда позволяет избежать вывиха эндопротеза, обусловленного слабостью мышечной системы.
2. Acetabular reconstruction using porous metallic material in complex revision total hip arthroplasty: A systematic review / H. Migaud, H. Common, J. Girard, D. Huten, S. Putman // Orthop. Traumatol. Surg. Res. 2019. Vol. 105, No 1S. P. S53-S61. DOI: 10.1016/j.otsr.2018.04.030
3. Acetabular reconstruction with impaction bone-grafting and a cemented cup in patients younger than fifty years old / B.W. Schreurs, V.J. Busch, M.L. Welten, N. Verdonschot, T.J. Slooff, J.W. Gardeniers // J. Bone Joint Surg. Am. 2004. Vol. 86, No 11. P. 2385-2392. DOI: 10.2106/00004623-200411000-00004
4. Ревизионное эндопротезирование вертлужного компонента эндопротеза тазобедренного сустава / В.Ю. Мурылев, Н.В. Петров, Я.А. Рукин, П.М. Елизаров, А.Д. Калашник // Кафедра травматологии и ортопедии. 2012. № 1. С. 20-25.
5. The use of an Ossis custom 3D-printed tri-flanged acetabular implant for major bone loss: minimum 2-year follow-up / D.C. Kieser, R. Ailabouni, S.C.J. Kieser, M.C. Wyatt, P.C. Aarmour, M.H. Coates, G.J. Hooper // Hip Int. 2018. Vol. 28, No 6. P. 668-674. DOI: 10.1177/1120700018760817
6. Survivorship and clinical outcomes of custom triflange acetabular components in revision total hip arthroplasty: a systematic review / I. de Martino, V. Strigelli, G. Cacciola, A. Gu, M.P. Bostrom, P.K. Sculco // J. Arthroplasty. 2019. Vol. 34, No 10. P. 2511-2518. DOI: 10.1016/j.arth.2019.05.032
7. Preliminary results of a 3D-printed acetabular component in the management of extensive defects / M. Citak, L. Kochsiek, T. Gehrke, C. Haasper, E.M. Suero, H. Mau // Hip Int. 2018. Vol. 28, No 3. P. 266-271. DOI: 10.5301/hipint.5000561
8. Surgical applications of three-dimensional printing: a review of the current literature and how to get started / D. Hoang, D. Perrault, M. Stevanovic, A. Ghiassi // Ann. Transl. Med. 2016. Vol. 4, No 23. P. 456. DOI: 10.21037/atm.2016.12.18
9. Metallic powder-bed based 3D printing of cellular scaffolds for orthopaedic implants: A state-of-the-art review on manufacturing, topological design, mechanical properties and biocompatibility / X.P. Tan, Y.J. Tan, C.S.L. Chow, S.B. Tor, W.Y. Yeong // Mater. Sci. Eng. C. Mater. Biol. Appl. 2017. Vol. 76. P. 1328-1343. DOI: 10.1016/j.msec.2017.02.094
10. Карякин Н.Н., Горбатов Р.О. Применение аддитивных технологий 3D печати в травматологии, ортопедии и реконструктивной хирургии // Тезисы II конгресса «Медицина чрезвычайных ситуаций. Современные технологии в травматологии и ортопедии» / Первый Моск. гос. мед. ун-т им. И.М. Сеченова. М., 2017. С. 25.
11. Применение индивидуальной трёхфланцевой конструкции при ревизионном эдопротезировании с нарушением целостности тазового кольца (клинический случай) / Р.М. Тихилов, И.И. Шубняков, А.Н. Коваленко, С.С. Билык, А.В. Цыбин, А.О. Денисов, Г.Д. Дмитревич, П.Н. Вопиловский // Травматология и ортопедия России. 2016. Т. 22, № 1. С. 108-116.
12. Шастов А.Л., Кононович Н.А., Горбач Е.Н. Проблема замещения посттравматических дефектов длинных костей в отечественной травматолого-ортопедической практике (обзор литературы) // Гений ортопедии. 2018. Т. 24, № 2. С. 252-257. DOI: 10.18019/1028-4427-2018-24-2-252-257
13. Тихилов Р.М., Шубняков И.И., Денисов А.О. Классификации дефектов вертлужной впадины: дают ли они объективную картину сложности ревизионного эндопротезирования тазобедренного сустава? (критический обзор литературы и собственных наблюдений) // Травматология и ортопедия России. 2019. Т. 25, № 1. С. 122-141.
14. Radiographic signs of osseointegration in porous-coated acetabular components / M.S. Moore, J.P. McAuley, A.M. Young, C.A. Engh Sr. // Clin. Orthop. Relat. Res. 2006. Vol. 444. P. 176-183. DOI: 10.1097/01.blo.0000201149.14078.50
16. Glas P.Y., Bejui-Hugues J., Carret J.P. Arthroplastie de hanche pour sequelle de fracture de l’acetabulum // Rev. Chir. Orthop. Reparatrice Appar. Mot. 2005. Vol. 91, No 2. P. 124-131. DOI: 10.1016/s0035-1040(05)84289-8
17. Paprosky W.G., Muir J.M. Intellijoint HIP®: a 3D mini-optical navigation tool for improving intraoperative accuracy during total hip arthroplasty // Med. Devices (Auckl). 2016. Vol. 9. P. 401-408. DOI: 10.2147/MDER.S119161
1. Волошин Виктор Парфентьевич, д. м. н., профессор, ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, г. Москва, Россия
2. Галкин Анатолий Гериевич, ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, г. Москва, Россия
3. Ошкуков Сергей Александрович, к. м. н., ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, г. Москва, Россия
4. Санкаранараянан Арумугам Сараванан, к. м. н., ГБУЗ МО Щёлковская областная больница, г. Щёлково, Россия
5. Степанов Евгений Викторович, ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, г. Москва, Россия
6. Афанасьев Антон Андреевич, ГБУЗ МО МОНИКИ им. М.Ф. Владимирского, г. Москва, Россия
<#link#Источник#URL%3Ahttps%3A%2F%2Ftrauma.ru%2Fcontent%2Farticles%2Fdetail.php%3FELEMENT_ID%3D43121#>